


緑内障は、かつては、目の硬さを示す眼圧が正常値を超えて高くなり、視野欠損をきたす疾患とされていました。しかし、眼圧が正常範囲でも、緑内障になる症例もあり(正常眼圧緑内障)、現在では、視神経乳頭と視野に特徴的変化を有し、通常、眼圧を十分に下降させることにより視神経障害の改善もしくは抑制しうる疾患である、とされています(緑内障ガイドラインを一部改変)。
危険因子としては、年齢、緑内障の家族歴、強度近視などが緑内障と関連が深いと考えられます。さらに、糖尿病、高血圧、甲状腺機能亢進症、偏頭痛などの疾患に緑内障が合併しやすいことも知られています。その他、喫煙、アルコール摂取、カフェインなどが緑内障を悪化させると言うエビデンス(確証)はありませんが、発症年齢が、糖尿病や高血圧などの生活習慣病と類似していることから、バランスの取れた食事や適度な運動は推奨されています。
緑内障の診断には、「眼圧検査」、「隅角検査」、「眼底検査」、「視野検査」を組み合わせて行います。
またこれに加えて近年、光干渉断層計(OCT:optical coherence tomography)を用いた神経線維層の厚みの測定は、緑内障の早期発見に広く利用されるようになってきています。
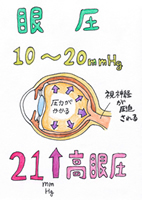
このうち「眼圧検査」は、目の内圧である眼圧を測定する検査です。直接目に触れて測る方法と空気をあてて測る方法があります。正常範囲は、10~20mmHgとされています。21mmHgを超えると眼圧が高いことになります。 ※注 後述の緑内障検査の項参照
でもこの眼圧が正常な緑内障(正常眼圧緑内障)が日本では多いことが指摘されており、また乳頭陥凹があっても緑内障ではない(生理的陥凹)こともあるため、診断を確定するためには「視野検査」が必須です。つまり眼底検査や光干渉断層計(OCT)検査で特徴的な緑内障所見があっても視野が正常であったり、緑内障に特徴的な視野異常がなければ、あくまで「緑内障の疑い」緑内障予備軍という位置づけでしかないとも言えることになります。
緑内障の治療の基本は眼圧を下げることで、第一選択は点眼剤による薬物治療です。その他、眼圧を下げる方法には、薬物治療(内服薬)、レーザー治療、外科治療があります。点眼薬で現在よく使われているのはプロスタグランジン関連薬、交感神経遮断薬、炭酸脱水酵素阻害薬の3種類であり眼圧下降が良好なプロスタグランジン関連薬や交感神経遮断薬が第一選択となることが多いです。
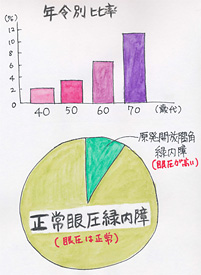
 近年、日本緑内障学会がおこなった大規模な調査によると、40歳以上の5%(20人に1人)が緑内障であることがわかりました。しかも、その内の1%しか緑内障と診断されていないことも判明しました。
近年、日本緑内障学会がおこなった大規模な調査によると、40歳以上の5%(20人に1人)が緑内障であることがわかりました。しかも、その内の1%しか緑内障と診断されていないことも判明しました。
また厚生労働省の調査によると、日本の成人の失明率の第一位は緑内障であるとされています。このように緑内障は失明につながる怖い病気ですが、日本や欧米のような医療先進国では、早期に発見され治療を受ければ、進行を抑えることが可能になってきています。
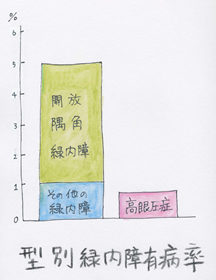
原発緑内障(開放隅角緑内障、閉塞隅角緑内障)、続発緑内障(開放隅角緑内障、閉塞隅角緑内障)、先天緑内障に分類されます。ここで、「原発」とは、原因となる他の病気がない、と言う意味です。原因となる他の病気がある時は「続発」となります。
「隅角」とは、目の中を循環している水(房水)の出口のことです。出口が広がっている場合(開放)は、出口の線維柱帯やシュレム管と呼ばれる部分に病因があり、狭くなっている場合(閉塞)は、隅角そのものよりも瞳孔付近に病因があり、緑内障のタイプが異なります。
原発開放隅角緑内障の中には、眼圧が高くない(正常範囲内)タイプがあります。逆に眼圧が高いのに緑内障でないこともあり、高眼圧症と言います。しかし、眼圧が高いと言う危険因子を持っていることになりますので、定期検査は必要です。
※注意 高眼圧症の20%が5年以内に緑内障に移行したというデータもあります。
実際に治療を開始するにあたり、どの程度眼圧を下げる必要があるか目標値を設定します。この眼圧値を「目標眼圧」を言い、緑内障による視野障害の程度により決めることになります。1種類の点眼治療で目標が達成されない場合は、2種類、3種類と増やしていきます。更に、点眼薬のみで目標が達成されなければ、レーザー治療や外科治療を行うことになります。
点眼薬は、過去には一日5~7回使用する薬が主流でしたが、近年では一日1回のみ使用する点眼薬もあり、患者さんには朗報となっています。しかし、すべての点眼薬がすべての人に使用出来るわけではなく、点眼薬にはそれぞれ禁忌と言って年齢、性別、全身状態や全身疾患の有無などにより使用出来ないことがあります。例えば、交感神経遮断薬は、心疾患や呼吸器疾患のある方には使えません。更に、ノンレスポンダーと言って、点眼薬に反応しない人もいます。
点眼薬による治療が開始され時には、正確に自分の全身の状態(女性なら妊娠の有無など)や病気を申告すること、使い始めたら効果が出ているか主治医に確認することが重要です。また、緑内障の点眼薬は一日の使用回数が決まっています。時々点眼するとか、痒いから、乾いたから点眼するとか、不規則な使用は本来の効果を得られないことになりますので十分に注意してください。
また、閉塞隅角緑内障では副交感神経刺激薬も使用される事があります。
 緑内障の有病率は年齢と共に高くなりますが、視力低下を年齢のためとか、白内障のためとか、メガネが合わないだけとか、ご自分で判断されてしまい、緑内障の発見が遅れることもしばしば見受けられます。
緑内障の有病率は年齢と共に高くなりますが、視力低下を年齢のためとか、白内障のためとか、メガネが合わないだけとか、ご自分で判断されてしまい、緑内障の発見が遅れることもしばしば見受けられます。
また、過去には治療を受けたおられた方でも、転勤や引っ越しを契機に放置されてしまうこともあるようです。さらに、中高年の働き盛りの方は、仕事が忙しくて、通院が続かない方もおられます。夜や土曜日にも診療をおこなっている病院もありますので、ご自分の生活スタイルに合った病院を見つけることも大切です。
一回の受診で緑内障の診断をつけて欲しいと言う要望を聞くことがあります。しかし、眼圧は日内変動(一日の内でも時間帯によって眼圧が違うこと)、日々変動(日によって眼圧が違うこと)、季節変動などがあります。特に正常眼圧緑内障が疑われる場合は、一度の検査で眼圧が正常でも、病院が開いている時間の中で、一度は朝、次は夕方などと時間を変えて受診していただくことで、実は眼圧が正常ではないことや変動が大きいことがわかることもあります。
可能なら、治療を始める前に最低3回眼圧検査をすることが推奨されます。入院して、24時間の眼圧を測定することで、夜中に眼圧が高いことが判明することもあります。また、視野検査では、慣れや練習効果により、複数回検査を受けることで、本来の異常が検出されることがあります。特に初回は、検査に不慣れなため、正常な人でも異常所見が出てしまうことがあります。
このように、一度の検査では、緑内障の診断がつかないこともありますので、焦らず、主治医と良く相談して、途中で投げ出して、せっかくの早期発見の機会を無駄にしないようにしましょう。
風邪薬などの市販薬の中には、緑内障の人はご使用を注意して下さい、と言う注意書きがなされているものがあります。また、精神科領域の薬の中にも同様の注意がなされているものがあります。このような薬の多くは、隅角が狭いタイプの緑内障が対象になります。自分は、どのようなタイプの緑内障なのか、また、このような薬を使っても大丈夫なのか、普段から主治医に確認しておくと良いでしょう。
花粉症などのアレルギー疾患や一部の腎臓病があると、ステロイド剤(副腎皮質ホルモン剤)と言う点眼薬や内服薬が処方されることがあります。このようなステロイド剤の副作用の中に緑内障があります。漫然と使用していると、知らない間に緑内障になっていることがあるのです。特にステロイドレスポンダーと言って、副作用を起こしやすい人がいます。ステロイド剤の使用にあたっては、普段健康な目をしている人でも、定期的に眼科受診して眼圧などの緑内障の検査を受けることが大切です。
隅角が閉塞しているタイプでは、暗い場所にいたり、俯いて手作業や読書などを行ったりすると眼圧が上昇することがあります。これは暗い場所や俯くことで、隅角が更に狭くなるためであり、隅角が閉塞しているタイプと言われている場合は、夜トイレに行くときにも廊下の電気をつけるとか、長時間俯いて作業をしないようにしましょう。
